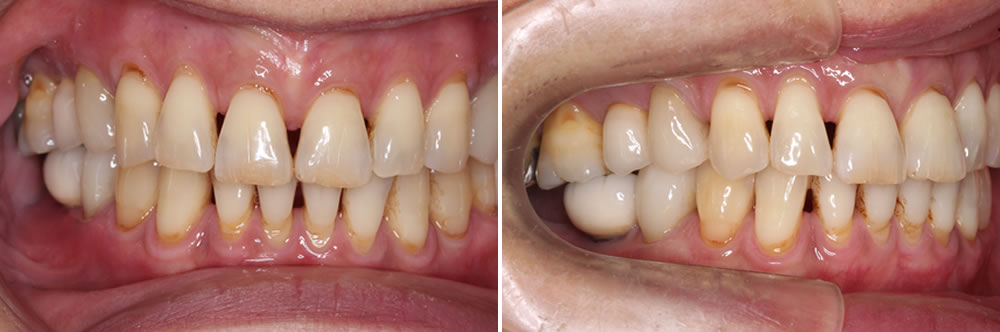
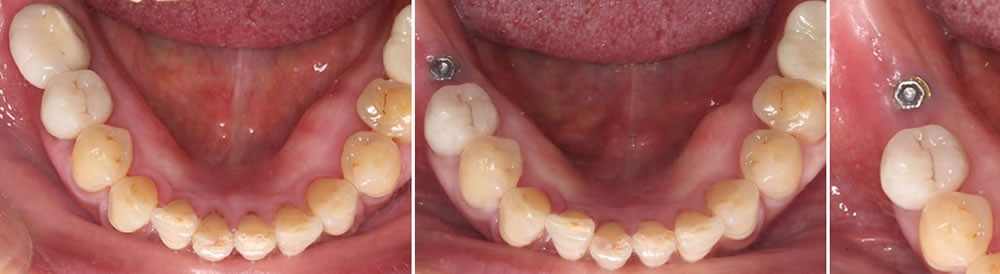
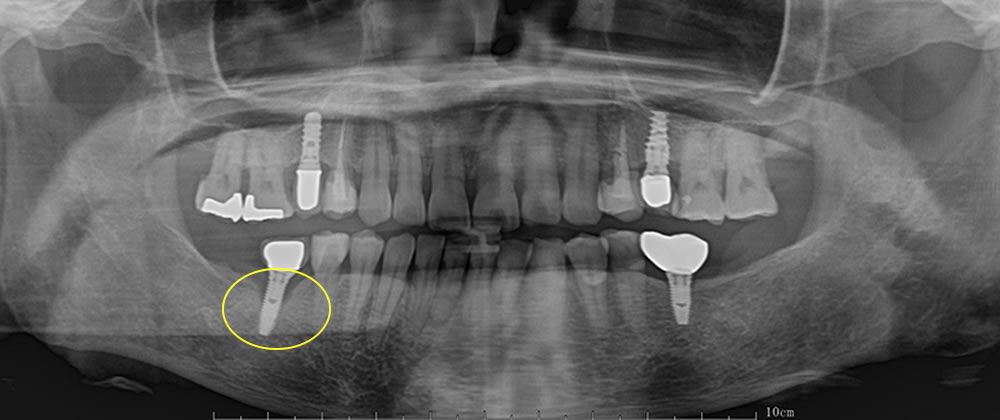
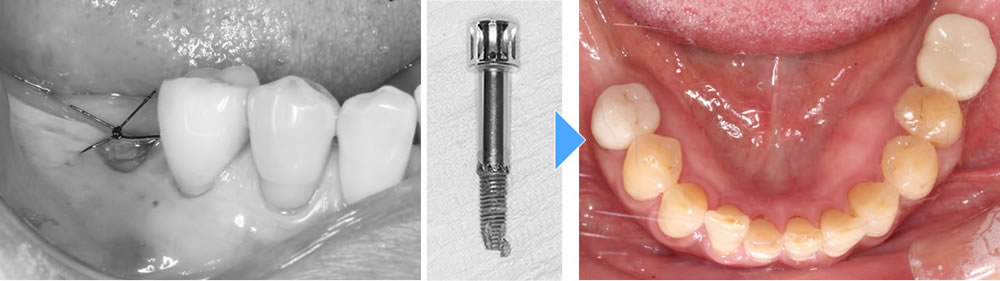
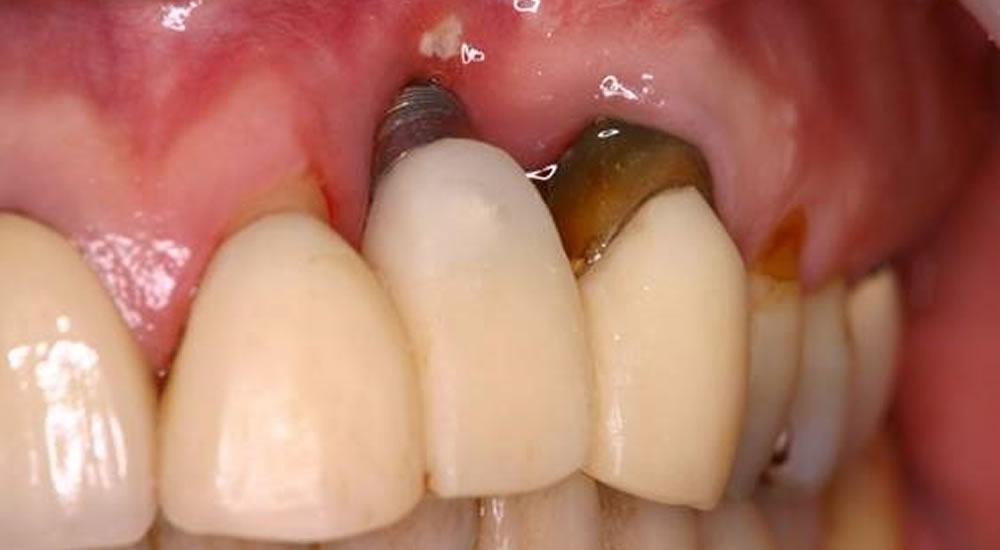
歯科医はインプラントをしない?治療失敗やトラブルで後悔しないために
このページの目次 [開く]
インプラント治療で失敗しないために知っておくべきこと

現在、歯を失った際の治療法は入れ歯やブリッジ、インプラントという選択肢が存在します。特に昨今では、歯を失った際の咬み合わせの回復方法としてインプラント治療を選択される方が増えています。
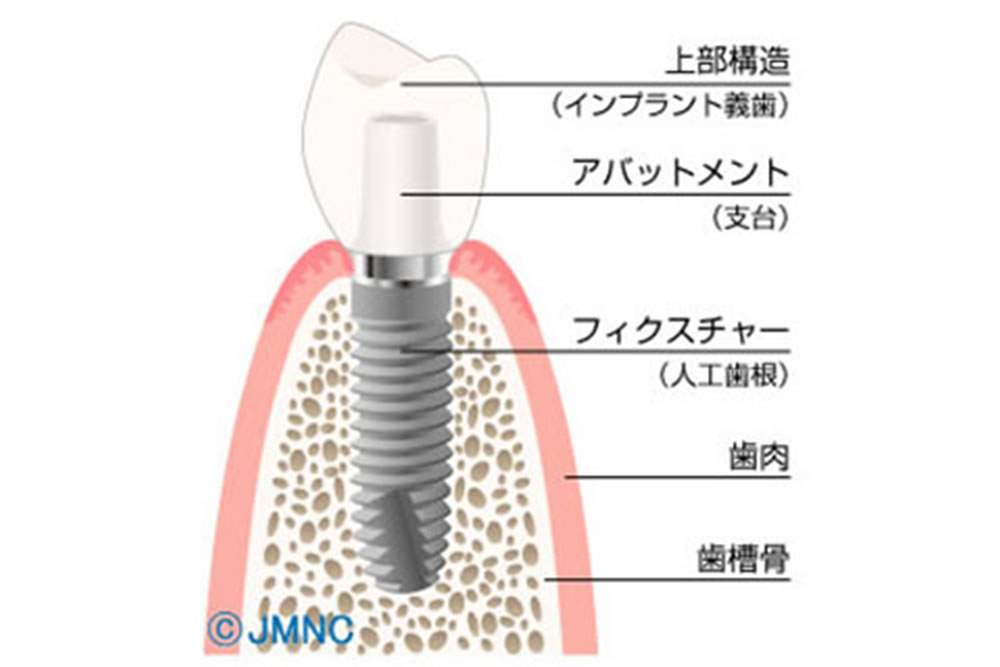 インプラント治療は顎骨に人工歯根を埋め、その上にかぶせ物を取り付けて新たに歯を構築する方法です。
インプラント治療は顎骨に人工歯根を埋め、その上にかぶせ物を取り付けて新たに歯を構築する方法です。
外科処置が必要ではありますが、天然歯の構造と同じように歯根が存在するため、入れ歯やブリッジなどと比べて、安定性が高く、しっかり噛めることなどが特徴です。そのような理由からも、選択される方が増加傾向にあるのもうなづけます。
しかしながら、インプラント治療にもその他の治療同様にリスクやデメリットが存在します。そのため、需要の増加に伴いインプラント治療で失敗された方が多くいらっしゃるのも事実です。
こちらでは、歯を失った方がインプラント治療で失敗や後悔をしないために知っておくべきポイントについてご紹介します。正しい知識を身に付け、前向きにインプラント治療をご検討いただけると幸いです。
インプラント治療成功の基準について

「インプラント治療の成功や失敗とは?」と疑問に思われる方も多いと思いますが、インプラント治療の成功については、世界の会議にて話し合いが行われ、国際的な成功基準が設けられています。現在のインプラント治療成功の基準は以下となります。
インプラント治療の成功の基準(1998 年,トロント会議)
▼現在におけるインプラント治療の成功の基準は、1998年にカナダのトロントで行われた会議にて設定されました。
- インプラントは、患者と歯科医師の両者が満足する機能的、審美的な上部構造をよく支持している。
- インプラントに起因する痛み、不快感、知覚の変化、感染の徴候などがない。
- 臨床的に検査するとき、個々の連結されていないインプラント体は動揺しない。
- 機能開始 1 年以降の経年的な垂直的骨吸収は 1 年間で 0.2 mm 以下である。
インプラントが失敗する理由(オペ失敗、メンテナンス失敗、治療計画の失敗など)

臨床の知識・技術不足 ・倫理観の低下 ・医療安全に対する知識不足 ・医療安全対策の実施不備などにより、インプラント治療が成功に導かれない場合があります。
インプラント治療のリスクファクター(危険因子)
手術に対するリスクファクター → 回避するには全身状態の把握が必須
オッセオインテグレーションの獲得と維持に対するリスクファクター
(オッセオインテグレーション:人工歯根(チタン)と骨が結合すること)
上部構造製作と維持に対するリスクファクター
→ ②、③の回避には、局所の検査項目を精査する必要があります。
インプラント治療時の局所の検査項目について
埋入したインプラントが顎骨としっかり結合し、さらにインプラントや人工歯を安定した状態で維持するためには、下記の様々な検査にて治療患部や周辺組織を多角的に調べる必要があります。
| 顎関節・筋 | 顎関節、咀嚼筋、パラファンクション(歯ぎしりや食いしばりなどの機能的ではない口腔内の運動) |
|---|---|
| 口腔内の検査 | 咬合状態、残存歯、欠損部位、唾液量 |
| 軟組織 | 病変、付着歯肉 |
| 欠損状態 | 欠損部顎堤の形態、対合歯とのクリアランス(スペース)、頰舌的位置関係、欠損部顎堤弓の形態、欠損形態と咬合支持 |
| 審美領域 | リップサポート、フェイシャルサポート、リップライン、スマイルライン、Pink Esthetic Score (PES)と White Esthetic Score(WES)、歯間乳頭再建、歯肉の厚み / スキャロップ(歯と歯茎の境界線)形態 ※PES:インプラント周囲の粘膜組織に対する審美性を評価する項目 ※WES:歯冠(人工歯)の審美性を評価する項目 |
| 研究用模型 | 顎堤形態、対向関係、歯冠長、歯冠インプラント(C/I)比 |
| エックス線 | 骨量、骨質、上顎洞 |
| 口腔機能 | 咀嚼、発音、嚥下 |
| QOL(生活の質) | 口腔関連QOL評価 |
インプラント治療にて発生する事象(リスク)について
【インプラント手術に関連して発生する事象】
- 細菌感染
- 下歯槽神経損傷
- その他の神経損傷
- 上顎洞炎
- 上顎洞へのインプラント迷入
- 異常出血
- 異常疼痛
- 器材の誤飲・誤嚥
- 器材の破損
- インプラント体のスタック
- インプラント体の動揺・埋入窩の過形成と形成部位の誤り
- 火傷
【インプラント補綴に関連して発生する事象】
- インプラント体,アバットメントの破損
- スクリューの緩みや破折
- 器材の誤飲・誤嚥
- 暫間上部構造の破損
- 上部構造の審美障害
- インプラント周囲溝へのセメントの残留
【インプラント治療後に発生する事象】
- インプラント周囲粘膜炎・インプラント周囲炎
- インプラント体の破損
- スクリューの緩み・破折
- インプラント周囲骨の吸収と骨吸収による審美障害
- インプラント体の脱落
- 上部構造の破損・緩み
- 対合歯の摩耗・骨吸収
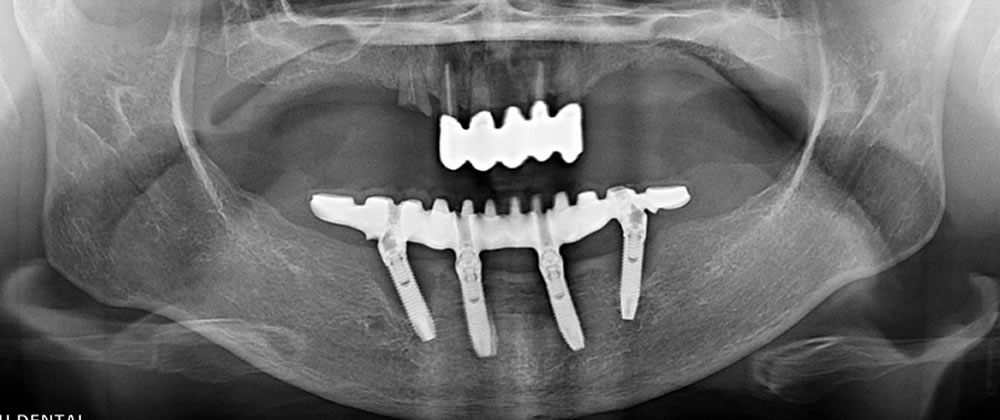
インプラント失敗症例(オペ失敗、メインテナンス失敗など)のご紹介

治療計画や手術のミス、メインテナンスやケア不足などが原因でインプラント治療が失敗した症例をいくつかご紹介します。
失敗症例①インプラント治療計画の失敗 咬合力のコントロール不良
食いしばりが強く歯の根本がえぐれているケースです。右上には大臼歯が2本ありますが、右下にはインプラント1本しかないため、右上の歯が提出して平面が乱れています。
右下6番のインプラントの上部セラミックが破折しています。さらに、インプラントを支えている太いネジも折れてしまいました。
強い咬合力のある状況で細いインプラント1本での治療計画だったため、インプラントスクリューが破折し、周囲の骨が無くなってしまっている状態です。
部分的に強い力がかかっているため、右下のインプラント周囲の骨が無くなっています。
インプラントを支える骨が半分以上なくなっていたので、残念ながらインプラントは撤去しました。歯周組織の状態を整えた後、2本のインプラントを用いて再手術することになりました。
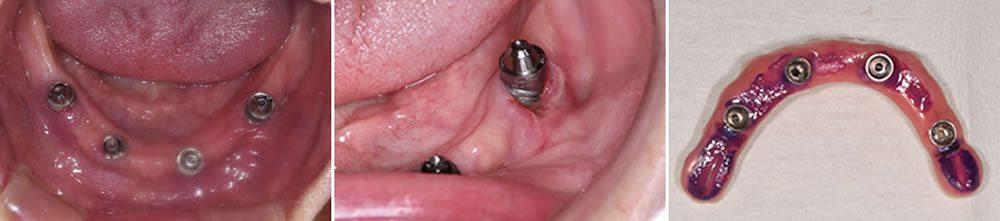
失敗症例②メインテナンスの失敗 インプラント周囲炎による骨吸収
オールオン4を支える斜めの2本のインプラント部分の骨が、半分以上吸収してしまったケースです。
手術後のメインテナンス不足と全身疾患により歯周病菌に感染し、インプラント周囲炎によって支えている骨がなくなってしまった状態です。
プラークコントロール不良でインプラント周囲の炎症が改善されない。さらに糖尿病にかかっており、血糖値のコントロールも不良という状態です。残念ながら、斜めの2本のインプラントは撤去となりました。
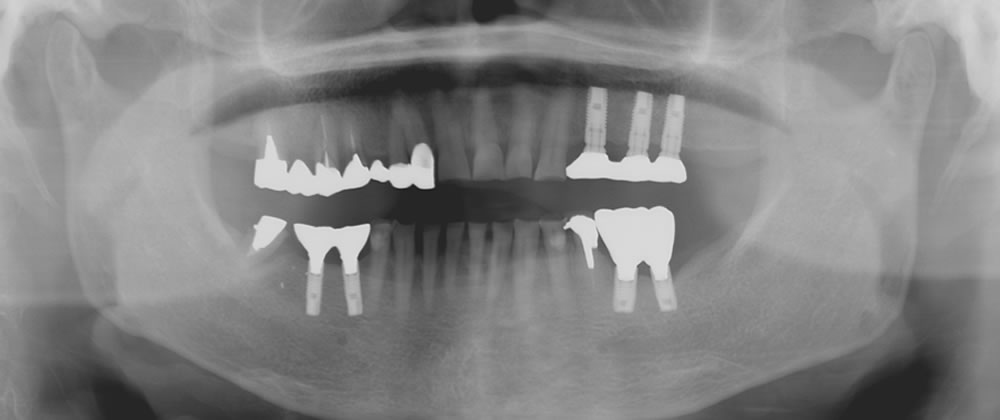
失敗症例③インプラントと上部構造のバランスが悪くインプラント体が破折
インプラント上部とインプラント体の長さのバランス(歯冠歯根比)が悪く、インプラント体が破折してしまったケースです。
インプラント体が短く、歯が長いことによってネジがよく緩み、上部構造の適合も悪いという状態でした。
結果、左下のインプラントが破折し、2本のインプラントは撤去となりました。
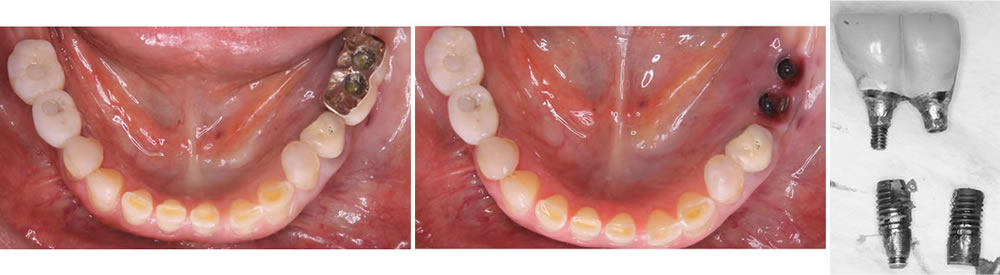
失敗症例④インプラント周囲の歯周組織の退縮による審美障害
前歯部分に埋入したインプラント周囲の骨と歯肉の退縮による審美障害のケースです。こちらもインプラント抜去となり、再度手術を行いました。
上記で紹介した症例のように、インプラント手術を受けられた患者さまの中には、良好な状態を維持できず、最終的に失敗に終わったというケースは多くございます。以前に比べて、インプラント治療が身近になったこともありますが、数多くの歯科医院の中から信頼できる歯科医院を厳選することが治療成功への第一歩と言えます。
インプラント治療を失敗しないための歯科医院の選び方

インプラント治療は現在、多くの歯科医院にて行われています。そのため、患者さまの中でも「どこで受けるのが良いのか?」「歯科医院を選ぶ際の注意点は?」と疑問や不安を抱えている方も多くいるのではないでしょうか?
インプラントを失敗しないための歯科医院の選び方については、下記4つの項目が重要であると考えています。
①インプラント治療に対する総合診断について
全身および局所状態の診察・検査を通して得た診断結果を合わせ、インプラント治療に対する総合的な診断を行います。
診断結果としては,大きく分けて下記の3つに分けることができます。
【診断結果①】インプラント治療を即時に断念すべき
全身状態では心筋梗塞の発症直後や重篤な肝腎機能障害などがあげられます。局所状態では開口量の著しい不足やインプラント埋入予定部位におけるか癌が疑われる軟組織所見の存在などがあげられます。
【診断結果②】インプラント補綴に長期的に脅威をもたらすリスクがある
全身状態では喫煙歴、HbA1cの長期的推移など。局所状態では付着歯肉の有無や量、biotype(歯周組織の形態)や欠損の分布などがあげられます。
※HbA1c(ヘモグロビン・エーワンシー):赤血球内のヘモグロビンとブドウ糖が結合したもの。
【診断結果③】長期的に安定的な予後が期待できる
長期的な全身や局所の状態の変化はすべての患者に起こりうるため、定期的なメインテナンスおよび全身、局所状態の把握は必須です。
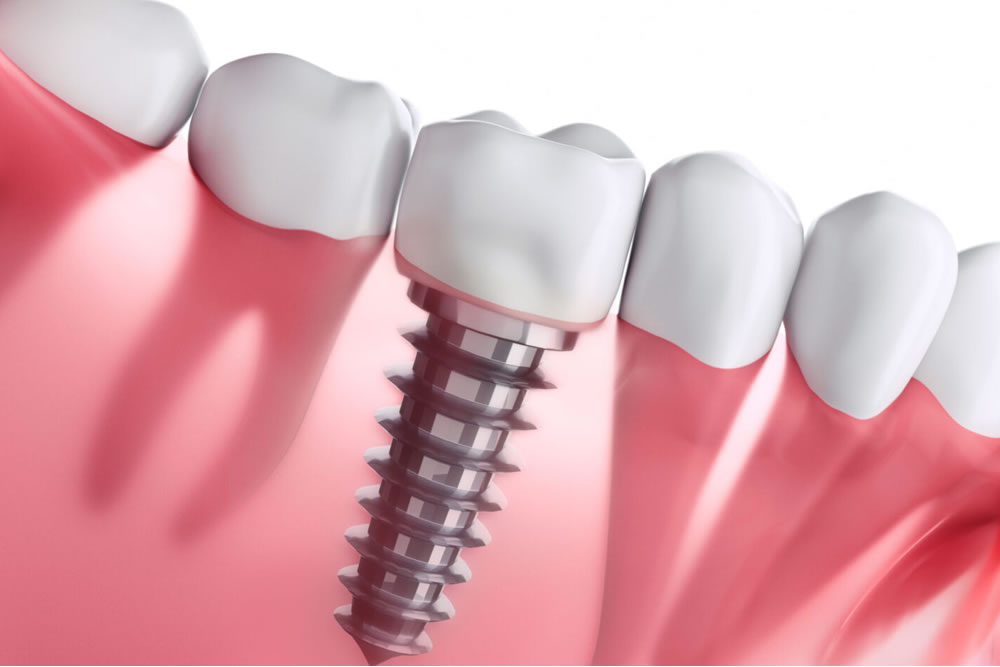 インプラント治療は一口腔単位の歯科治療の中では最終ステップである補綴治療の 1 つで す。
インプラント治療は一口腔単位の歯科治療の中では最終ステップである補綴治療の 1 つで す。
インプラント治療が従来の補綴治療と異なる点は,いったん完成した治療結果を簡単に変更できないことです。
治療の結果を永続させるためには、残存歯、残存歯の歯周組織、および咬合状態が長期的安定を得られる状態で持続させることが重要です。
 そのため、インプラント治療を開始する前に歯周治療により歯周組織の安定を得て、さらに咬合に問題がある場合は歯冠補綴治療、あるいは矯正治療などにより、咬合状態を整える必要があります。
そのため、インプラント治療を開始する前に歯周治療により歯周組織の安定を得て、さらに咬合に問題がある場合は歯冠補綴治療、あるいは矯正治療などにより、咬合状態を整える必要があります。
さらに、インプラン トに近接して根尖性歯周炎が存在し、治癒が得られていないと術後に悪化し、再治療や新たな補綴治療が必要になることがあります。
②インプラント治療におけるインフォームド・コンセントの重要性
インフォームド・コンセントとは、医師が治療について十分な説明、情報を提供し、患者さまやそのご家族が理解、納得した上で合意をいただくという医療の概念です。特にインプラントなどの外科手術が必要となる治療には相応のリスクが伴うこと、また治療後のトラブル防止について患者さまのご協力が必要不可欠ということをご理解いただくことが重要です。
インフォームド・コンセントに最低限必要な事項(インプラント治療において説明すべき事項)
- インプラント治療と可撤性義歯、ブリッジ、接着ブ リッシ、 歯の移植や再植などの他の治療法との比較や利点・欠点
- 残存率(他の治療法との比較を含め)
- 治療期間
- 治療にかかる費用
- 麻酔法、痛みや手術後の状態と管理方法
- 治療の方法やそれに伴う骨移植、軟組織移植などの 処置の必要性や侵襲
- 生体材料の安全性やリスク
- 経過不良のリスクや併発症
- 経過不良の場合のリカバリー法と回復後の状態
- メインテナンス法と費用
- 検査資料や口腔内写真、CT などの画像の管理と利用
当院では、インフォームドコンセントを徹底し、歯の欠損でお悩みの方が前向きにインプラント治療をご検討いただけるよう努めております。
③インプラント治療の成功率を上げるデジタル機器
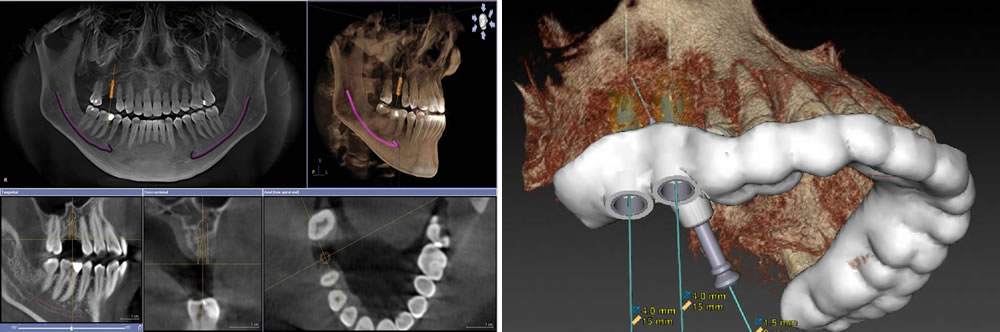
インプラント治療におけるデジタル技術の導入はかなり進んでおり、画像診断におけるCT(computed tomography)、口腔内や模型のスキャンシステム、インプラント体埋入のシミュ レーションソフト、サージカルガイドプレート、さまざまな上部構造の製作など、診断から上部構造の製作まで、ほとんど全行程にデジタル技術が利用できます。
デジタル技術を利用したインプラント治療の利点
- 製作物の品質が高く、均一である
- 同じ製作物を何度でも製作できる
- データの保存や蓄積が可能であり、データを複製しても劣化しない
- データの転送が容易で、歯科医師・歯科技工士・歯科衛生士・画像診断医などの複数のス タッフの間でデータをリアルタイムに共有することが可能である
- 製作スピードが速く、患者さまの診療回数を減らすことができる
- 治療に伴うリスクの軽減、人為的なミスを防止できる
④インプラントのメインテナンス(アフターケア)について
 インプラントの上部構造(人工歯)は、生体内の顎骨から生体外である口腔に貫通しているため、常に外部環境である口腔からの影響を受けています。
インプラントの上部構造(人工歯)は、生体内の顎骨から生体外である口腔に貫通しているため、常に外部環境である口腔からの影響を受けています。
そのため、治療終了後に上部構造が周囲環境と調和し、長期にわたりその機能を維持するにはプラークや咬合力のコントロールなどのメインテナンスを継続的に行う必要があります。
インプラントのメインテナンスの目的は、インプラント体、アバットメントおよび上部構造の異常の有無、咬合状態、インプラント周囲軟組織および歯周組織の健康状態、口腔清掃状態、ならびにエックス線検査によって周囲骨の状態などを評価し、異常があった場合は早期に対応し、病状の進行を阻止することです。
 メインテナンス期においては、スクリューの緩みや破損、上部構造の破損、インプラント体の破折、インプラント周囲炎、さらに審美障害などさまざまな問題が生じることがあり、適切な対応が必要です。
メインテナンス期においては、スクリューの緩みや破損、上部構造の破損、インプラント体の破折、インプラント周囲炎、さらに審美障害などさまざまな問題が生じることがあり、適切な対応が必要です。
インプラント周囲組織の評価は歯周組織検査に準じて行います。
インプラント治療を失敗させないための遵守事項
患者側
- インプラント治療に対する患者の十分な理解と協力が得られている(適切なインフォーム ド・コンセント)
- インプラント治療を行うのに可能な全身状態を有している(インプラント体埋入手術に対 して問題となる疾患がない,またインプラント材料に対する異常な生体反応がない,など)
- インプラント治療を行うのに可能な局所状態を有している,あるいは適切な状態に改善することを了承している(骨量,骨質,咬合状態,残存歯の状態,残存顎堤の状態)
医療従事者側
- 適切な設備を有し、生体親和性の高い医療材料を使用する
- 適切なインプラント治療の知識・技術を有する
- 緊急時の対応ができるシステム、連絡網がある
- 的確なインプラント治療を実施できるチームを有している
- インプラント治療に関しての適切なクリニカルパスが実施できる
- インプラント手術の術中・術後管理ができる
- 医療における安全面や衛生面への知識をもち、実施している
東京中央区銀座で失敗しないインプラント治療をご希望の方へ
昨今のインプラント治療の増加に伴い、インプラント治療で失敗された方も多くいらっしゃること、そしてなぜそのようなことになるのかについても、理解を深めていただけたのではないでしょうか。
またインターネットなどで話題となっている「歯科医師がインプラントをしない」という噂についても、「インプラントは失敗するからダメ」というネガティブなイメージから「本当はダメな治療法だから、歯科医師でやっている人がいないのでは・・・」という様に派生したものだと考えられます。
 しかし、実際に歯科医師にインプラントをしているが少ないというのは正しいかもしれません。ですが、これはインプラントが悪い治療法だからという理由ではありません。
しかし、実際に歯科医師にインプラントをしているが少ないというのは正しいかもしれません。ですが、これはインプラントが悪い治療法だからという理由ではありません。
歯科医師は天然歯の大切さを人一倍分かっています。だからこそ、予防をしっかり行い、治療が必要な場合には自費診療などできちんと処置を受け、歯の欠損自体を回避していることに他なりません。
さらに、インプラント治療を受けるとなった場合においても、失敗しないためには上記のポイントが重要であることを分かっているため、歯科医院を厳選し、リスクやトラブルの軽減に努めています。現在、咬み合わせの回復について治療法を迷われている方がいらっしゃいましたら、ぜひ参考にされていただければと思います。
また当院では、インプラント専門医による治療相談やセカンドオピニオンも行っておりますので、お悩みや不安などありましたら、お聞かせください。東京中央区銀座で失敗しないインプラント治療をご希望の方はぜひ、当院までお気軽にご相談下さい。